NIVEL SÉRICO DE INMUNOSUPRESORES COMO MARCADOR DE EFICACIA DE LA EDUCACIÓN FARMACÉUTICA EN EL TRASPLANTE DE ÓRGANOS SÓLIDOS
Palabras clave:
Trasplante de hígado, Trasplante de pulmón, Adherencia al tratamiento farmacológico, Cuidado farmacéutico, Servicio de farmacia clinicaResumen
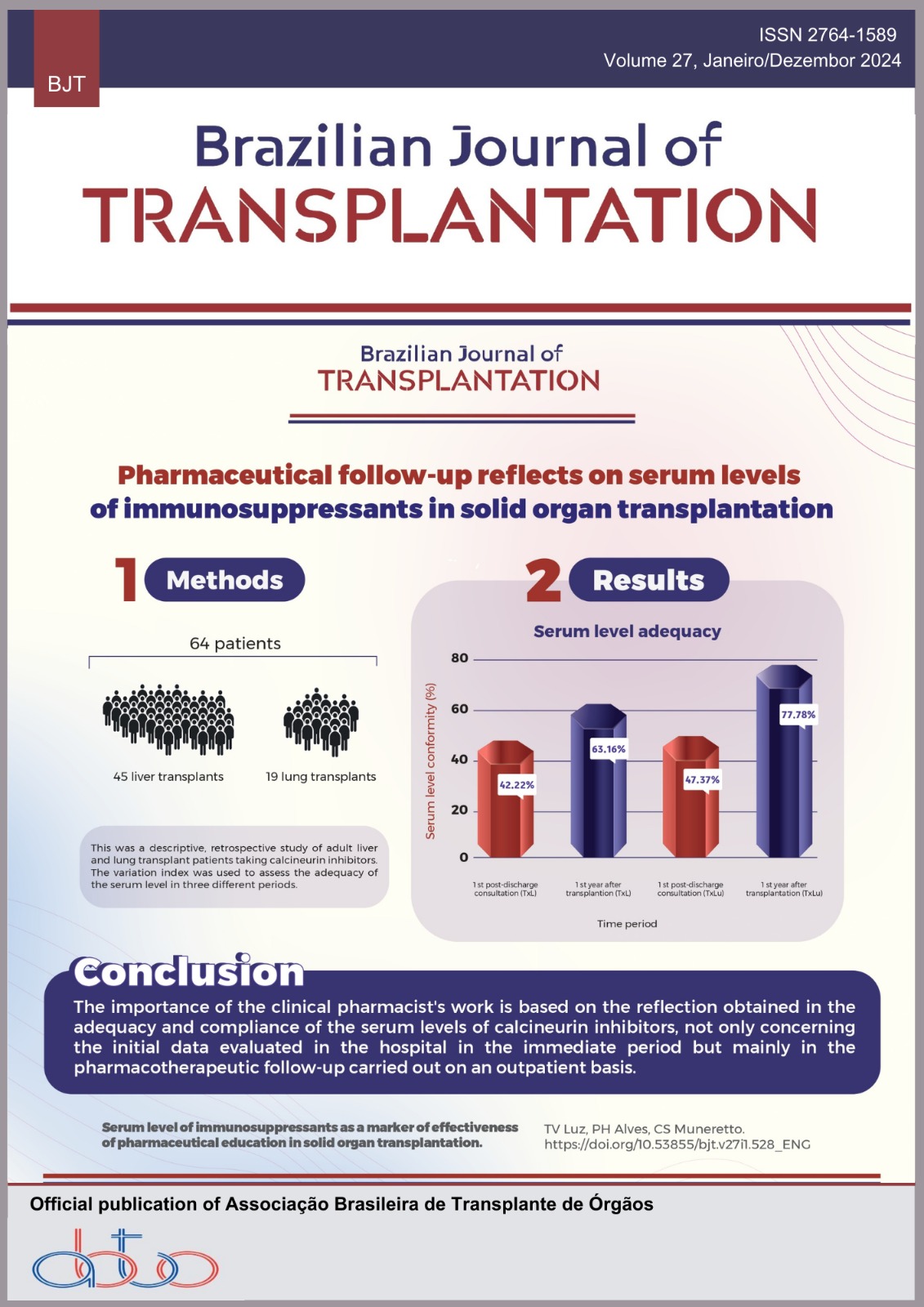
Introducción: El trasplante de órgano sólido promueve el aumento de la calidad de vida de las personas con enfermedades que comprometen el funcionamiento de un órgano específico, siendo fundamental maximizar la supervivencia del injerto y reducir la necesidad de retrasplante. La adherencia a la medicación postrasplante es uno de los factores que influyen en los resultados clínicos positivos, con esto se aborda la importancia del seguimiento farmacoterapéutico a nivel hospitalario y ambulatorio con el farmacéutico clínico. Objetivos: Verificar el reflejo de la orientación y seguimiento farmacoterapéutico sobre la conformidad de los niveles séricos de anticalcineurínicos en pacientes trasplantados de pulmón e hígado. Métodos: Estudio descriptivo y retrospectivo con pacientes adultos trasplantados de hígado y pulmón en uso de inhibidores de la calcineurina, mayores de 18 años, entre 2018 y 2020. El índice de variación se calculó a través de la media y la desviación estándar de los niveles séricos recolectados durante la hospitalización índice, sirviendo para evaluar la adecuación de los niveles séricos en tres períodos diferentes. Resultados: Un total de 84 pacientes fueron trasplantados, incluidos 64 pacientes (45 trasplantes de hígado y 19 trasplantes de pulmón). En un análisis de subgrupos, el 42,22% de los pacientes hepáticos y el 47,37% de los receptores de trasplante de pulmón no tenían el mismo nivel sérico en la primera consulta posterior al alta. Después de 1 año del trasplante y seguimientos ambulatorios diferenciados, el nivel sérico objetivo se alcanzó en el 63,16% y el 77,78%, respectivamente, de las poblaciones estudiadas. Conclusión: La importancia de la actuación clínica quedó demostrada a partir del reflejo obtenido en la adecuación y conformidad de los niveles séricos de inhibidores de la calcineurina, no solo a nivel hospitalario, sino principalmente en el seguimiento farmacoterapéutico realizado de forma ambulatoria, en el que observamos un valor más expresivo.
Descargas
Citas
Gambato M., Frigo AC., Castro KIR., Senzolo M., Nadal E., D’Amico F. et al. Who fares worse after liver transplantation? Impact of donor and recipient variables on outcome: data from a prospective study. Transplantation, v.95, n.12, p.1528-1534, 2013. https://doi.org/10.1097/TP.0b013e318292827f
Nankivell BJ, Kuypers DRJ. Diagnosis and prevention of chronic kidney allograft loss. The Lancet, v.378, n.9800, p.1428-1437, 2011. https://doi.org/10.1016/S0140-6736(11)60699-5
Soares LSDS., Brito ESD., Magedanz L., França FA., Araújo WND., Galato D. Transplantes de órgãos sólidos no Brasil: estudo descritivo sobre desigualdades na distribuição e acesso no território brasileiro, 2001-2017. Epidemiologia e Serviços de Saúde, v.29, 2020. https://doi.org/10.5123/S1679-49742020000100014
Black CK., Termanini KM., Aguirre O., Hawksworth JS., Sosin M. Solid organ transplantation in the 21st century. Annals of Translational Medicine, v.6, n.20, 2018.https://doi.org/10.21037/atm.2018.09.68
Garcia CD., Pereira JD., Garcia VD. Doação e transplante de órgãos e tecidos. 1.ed. São Paulo: Segmento Farma, 2015.
Gómez EJ., Jungmann S., Lima AS. Resource allocations and disparities in the Brazilian health care system: insights from organ transplantation services. BMC Health Services Research, v.18, n.1, p.1-7, 2018. https://doi.org/10.1186/s12913-018-2851-1
Associação Brasileira de Transplante de Órgãos. Dados numéricos da doação de órgãos e transplantes realizados por estado e instituição no período de Janeiro/Junho de 2022. Registro Brasileiro de Transplantes, n.2, ano XXVIII. https://doi.org/10.53855/bjt.v26iSuplementar.552
Vilarinho S., Lifton RP. Liver transplantation: from inception to clinical practice.Cell, v.150, n.6, p.1096-1099, 2012. https://doi.org/10.1016/j.cell.2012.08.030
Charlton M., Levitsky J., Aqel B., O’Grady J., Hemibach J., Rinella M. et al. International liver transplantation society consensus statement on immunosuppression in liver transplant recipients. Transplantation, v.102, n.5, p.727- 743, 2018. https://doi.org/10.1097/TP.0000000000002147
Rayar M., Tron C., Jézéquel C., Beaurepaire J. M., Petitcollin A., Houssel-Debry P. et al. High intrapatient variability of tacrolimus exposure in the early period after liver transplantation is associated with poorer outcomes. Transplantation, v.102,n.3, p.108-114, 2018. https://doi.org/10.1097/TP.0000000000002052
Lemaitre F., Blanchet B., Latournerie M., Antignac M., Houssel-Debry P., Verdier M. C. et al. Pharmacokinetics and pharmacodynamics of tacrolimus in liver transplant recipients: inside the white blood cells. Clinical Biochemistry, v.48, n.6, p.406-411, 2015. https://doi.org/10.1016/j.clinbiochem.2014.12.018
Schumacher L., Leino AD., Park JM. Tacrolimus intrapatient variability in solid organ transplantation: a multiorgan perspective. Pharmacotherapy: The Journal of Human Pharmacology and Drug Therapy, v.41, n.1, p.103-118, 2021. https://doi.org/10.1002/phar.2480
Dobbels F., De Bleser L., Berben L., Kristanto P., Dupont L., Nevens F. et al. Efficacy of a medication adherence enhancing intervention in transplantation: The MAESTRO-Tx trial. The Journal of Heart and Lung Transplantation, v.36, n.5, p.499-508, 2017. https://doi.org/10.1016/j.healun.2017.01.007
Belaiche S., Décaudin B., Dharancy S., Noel C., Odou P., Hazzan M. Factors relevant to medication non-adherence in kidney transplant: a systematic review. International Journal of Clinical Pharmacy, v.39, n.3, p.582-593, 2017. https://doi.org/10.1007/s11096-017-0436-4
Neuberger JM., Bechstein WO., Kuypers DR., Burra, P., Citterio, F., De Geest, S. et al. Practical recommendations for longterm management of modifiable risks in kidney and liver transplant recipients: a guidance report and clinical checklist by the consensus on managing modifiable risk in transplantation (COMMIT) group. Transplantation, v.101, n.4S, p.S1-S56, 2017. https://doi.org/10.1097/TP.0000000000001651
Fu R., Tajima S., Suetsugu K., Watanabe H., Egashira N., Masuda S. Biomarkers for individualized dosage adjustments in immunosuppressive therapy using calcineurin inhibitors after organ transplantation. Acta Pharmacologica Sinica, v.40, n.2, p.151-159, 2019. https://doi.org/10.1038/s41401-018-0070-2
Scheel JF., Schieber K., Reber S., Stoessel L., Waldmann E., Jank S. et al. Psychosocial variables associated with immunosuppressive medication non- adherence after renal transplantation. Frontiers in psychiatry, v.9, p.23, 2018. https://doi.org/10.3389/fpsyt.2018.00023
Maciel NB., Schwambach KH., Blatt CR. Liver transplantation: tacrolimus blood levels variation and survival, rejection and death outcomes. Arquivos de Gastroenterologia, v.58, p.370-376, 2021. https://doi.org/10.1590/s0004-2803.202100000-62
Kung M., Koschwanez, HE., Painter L., Honeyman V., Broadbent E. Immunosuppressant nonadherence in heart, liver, and lung transplant patients: associations with medication beliefs and illness perceptions. Transplantation, v.93, n.9, p.958-963, 2012. https://doi.org/10.1097/TP.0b013e31824b822d
de Souza e Silva AC., Cardoso Martins BC., Silveira Adriano L.; de França Fonteles MM., Veras Reis PH., Figueiredo Chaves E. Complexidade da farmacoterapia pós-transplante renal: influência na adesão ao tratamento. Revista Eletrônica de Farmácia, v.14, n.3, 2017. https://doi.org/10.5216/ref.v14i3.44894
Asavakarn S., Sirivatanauksorn Y., Promraj R., Ruenrom A., Limsrichamrern S., Kositamongkol P. et al. Systematic pharmaceutical educational approach to enhance drug adherence in liver transplant recipients. Transplantation proceedings, v.48, n.4, p.1202-1207, 2016. https://doi.org/10.1016/j.transproceed.2015.12.100
Hu L., Lingler JH., Sereika M., Burke LE., Malchano DK., Dabbs, AD. et al. Nonadherence to the medical regimen after lung transplantation: a systematic review. Heart & Lung, v.46, n.3, p.178-186, 2017. https://doi.org/10.1016/j.hrtlng.2017.01.006
Schuh MJ., Massoglia, G. Pharmacist impact on tacrolimus serum concentrations in liver transplant patients. The Consultant Pharmacist, v.33, n.5, p.268-272, 2018. https://doi.org/10.4140/TCP.n.2018.268.
Duwez M., Chanoine S., Lepelley M., Vo TH., Pluchart H., Mazet R. et al. Clinical evaluation of pharmacists interventions on multidisciplinary lung transplant outpatients management: results of a 7-year observational study. BMJ open, v.10, n.11, p. e041563, 2020. https://doi.org/10.1136/bmjopen-2020-041563
Ahmadi ZH., Hamidiab H., Eskandaric R., Bhiab M., Haghgooc R., Salamzadehb, J. et al. The potential role of clinical pharmacist in the practice of heart transplantation. International Pharmacy Acta, v.5, n.1, p.e6:1-7, 2022. https://doi.org/10.22037/ipa.v5i1.37635
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2024 Thayse Ventura Luz, Paola Hoff Alves, Camila Silva Muneretto

Esta obra está bajo una licencia internacional Creative Commons Atribución 4.0.